Лечащий Врач #6, 2008
Поликлиническое исследование холестерин-снижающей способности и безопасности симвастатина
Среди средств, снижающих уровень липидов в плазме (сыворотке) крови, в первую очередь холестерина (ХС) — одного из первых трех факторов риска ишемической болезни сердца (ИБС) и других сердечно-сосудистых заболеваний (ССЗ), обусловленных атеросклерозом, основным требованиям клинической эффективности и безопасности в наибольшей мере отвечают статины — ингибиторы ключевого фермента синтеза ХС. Статины показали себя как мощные средства, снижающие уровень ХС в плазме крови. В рандомизированных, плацебо-контролированных, многоцентровых, часто международных исследованиях, в которые были вовлечены тысячи участников, было доказано мощное положительное влияние ряда оригинальных препаратов статинов на развитие клинических проявлений ИБС, риск сердечно-сосудистых осложнений, инфаркта миокарда и мозгового инсульта, а также смертность от ССЗ и общую смертность от всех причин. Снижение этих показателей при длительном использовании оригинальных препаратов разных статинов достигало 17–45% [1, 2].
Такие клинически убедительные исследования проводились только для оригинальных статинов. Однако в последние десятилетия в России, как и во многих зарубежных странах, широкое распространение получили воспроизведенные формы хорошо зарекомендовавших себя в клинических исследованиях статинов, в частности, симвастатина. Такие воспроизведенные формы называют «генериками» или «дженериками».
Клинические исследования генериков статинов обычно проводятся на очень ограниченном количестве пациентов (20–40 человек в группе), и, если они даже рандомизированные и плацебо-контролированные, это не дает возможности изучить частотных показателей, например частоты нежелательных явлений.
Для того чтобы избежать этих ограничений, было проведено многоцентровое исследование холестерин-снижающей эффективности и безопасности генерика симвастатина — Симвастола при его применении в обычных условиях городской поликлиники на 1964 пациентах с гиперхолестеринемией и высоким риском ССЗ, обусловленных атеросклерозом. В исследовании принимали участие 122 врача — участковые терапевты и кардиологи из Москвы, Московской области и еще 9 городов Российской Федерации.
Критерии включения пациентов:
-
лица в возрасте 18–75 лет, находящиеся под наблюдением врача в связи с гиперхолестеринемией и высоким риском ССЗ и получавшие рекомендации по холестерин-снижающей диете;
-
лица с уровнем в сыворотке крови общего ХС ≥ 5 ммоль/л;
-
пациенты, не принимавшие ранее липид-снижающих препаратов или прекратившие их прием не менее чем за 6 недель до включения в исследование.
Критерии невключения были типичными для всех исследований липид-снижающих препаратов, основные из них:
-
острый инфаркт миокарда, нестабильная стенокардия или мозговой инсульт менее чем за 6 месяцев до начала исследования;
-
хроническая сердечная недостаточность;
-
тяжелые нарушения ритма и проводимости;
-
выраженные поражения печени и почек: повышенная активность аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), более чем в 2 раза превышающая верхний предел лабораторной нормы (ВПЛН), повышение уровня креатинина выше 2 мкмоль/л;
-
повышенная активность в сыворотке крови мышечного фермента креатинфосфокиназы (КФК) более чем в 5 раз выше ВПЛН;
-
вторичная гиперлипидемия (гипотиреоз, нефротический синдром и др.);
-
сахарный диабет (СД) 1-го типа или некомпенсированный СД 2-го типа;
-
у женщин беременность, кормление грудью, отсутствие эффективной контрацепции.
Критерии исключения из исследования:
-
отказ самого пациента;
-
по решению врача-исследователя в связи со следующими причинами: появление серьезных нежелательных явлений (НЯ); нарушение протокола исследования; значительные изменения диетического режима.
За «целевой» уровень в сыворотке крови общего ХС принято соответствующее международным и национальным рекомендациям Всероссийского научного общества кардиологов значение ХС < 5 ммоль/л.
В течение всего исследования пациенты оставались на стандартной терапии основного заболевания без изменения дозировок и кратности приема лекарственных препаратов.
Схема исследования
На визите 1 собирали сведения по критериям включения, кроме данных биохимических исследований, которые назначались в случае соответствия остальным критериям включения. Пациенту напоминались правила соблюдения гиполипидемической диеты.
На визите 2 проводили измерение веса, роста, измерялись артериальное давление (АД), частота сердечных сокращений (ЧСС) в покое, анализировались данные проведенных биохимических исследований. Если пациент соответствовал всем критериям включения, а критерии невключения отсутствовали, назначали лечение Симвастолом в дозе 20 мг/сутки (однократно вечером).
Визит 3 назначался через 5 недель приема Симвастола; за 3–5 дней до визита 3 пациент сдавал венозную кровь натощак на определение уровня ХС, активности АЛТ, АСТ, КФК. Врач оценивал переносимость Симвастола, возможные НЯ, проверял соблюдение режима приема препарата, оценивал результаты биохимических анализов. Если уровень ХС достигал «целевых» значений, то назначалось продолжение лечения Симвастолом в той же дозе 20 мг/сутки. Если ХС не достигал «целевого» уровня, доза препарата увеличивалась вдвое до 40 мг/сутки (однократно вечером).
Визит 4 — заключительный визит исследования, назначался через 5 недель после визита 3. На визите 4 были проведены те же обследования и собрана та же информация, что и на визите 3. Исходя из результатов обследования на визите 4, врач давал пациенту рекомендации по дальнейшему лечению, когда пациент наблюдался врачом в обычном режиме поликлинической практики.
Результаты исследования
В исследование было включено 1964 человека: 37,5% мужчин и 62,5% женщин, возраст которых, в среднем, составил 57,4 года. Среди включенных в исследование 72,5% пациентов имели клинические признаки ИБС, стенокардия напряжения 1-го функционального класса была диагностирована у 8,5% больных, 2-го функционального класса — у 72,7%, 3-го функционального класса — у 18,8%, инфаркт миокарда в анамнезе имели 17,2% больных, аритмии наблюдались в 3,8% случаев. Артериальная гипертония была диагностирована у 64,9% пациентов, включенных в исследование, сахарный диабет 2-го типа (компенсированный) — у 12,6%.
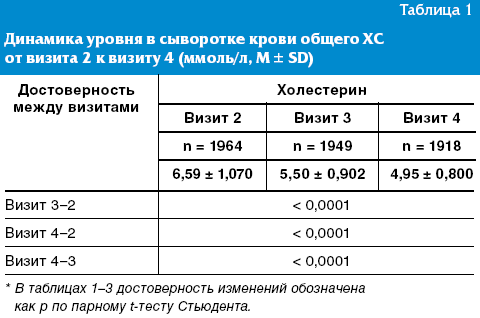
Значение уровня общего ХС в сыворотке крови на визите 2 (начало лечения) было довольно высоким и составило в среднем (М ± SD) 6,59 ± 1,07 ммоль/л, хотя и было немного, но достоверно (р < 0,0001) ниже, чем на скрининговом визите 1. Это можно объяснить соблюдением пациентами рекомендаций по ХС-снижающей диете, о которых подробно напоминалось на визите 1. На визите 3 после 5-недельного периода, когда всем пациентам был рекомендован Симвастол в дозе 20 мг/сутки, уровень общего ХС снизился на 18,7% (табл. 1). А на последнем заключительном визите 4, когда часть пациентов, достигших целевого уровня ХС ≤ 5 ммоль/л, принимала Симвастол в дозе 20 мг/сутки, а другая часть — не достигших целевого уровня — 40 мг/сутки, так что средняя доза составила 26,7 ± 11,4 мг/сутки, снижение общего ХС достигло 24,9% по сравнению с исходным значением.
На визите 3 целевого уровня ХС < 5 ммоль/л достигли 25% пациентов, а на заключительном визите 4 целевого уровня ХС достигла почти половина — 49,5% пациентов. На визите 4 ХС снизился на 30% и более у 33% пациентов, на 20% и более у 63% пациентов, на 10% и более у 90,1% пациентов. Так что недостаточное снижение ХС < 10% было обнаружено только у 9,9% от всех пациентов, прошедших исследование.
Из других эффектов Симвастола, которые можно назвать следствием его плейотропного действия, было выявлено постепенное достоверное снижение систолического АД (САД), диастолического АД (ДАД), ЧСС (табл. 2).
За 10–12 недель лечения Симвастолом в дозах 20–40 мг/сутки НЯ наблюдались в 34 случаях (1,73%) из 1964 пациентов, у которых полное биохимическое исследование было проведено на визите 2 — перед началом лечения.
Из-за НЯ, связанных с приемом Симвастола, из исследования выбыло 9 человек (0,46%) — по решению врача-исследователя или в связи с отказом пациента продолжать участие в исследовании: 2 человека в связи с повышением активности АЛТ и АСТ выше чем 2 ВПЛН; 2 человека из-за болей в икроножных мышцах на дозе Симвастола 20 мг/сутки (активность КФК не была повышена); 1 — из-за слабости в икроножных мышцах на дозе Симвастола 40 мг/сутки; 2 человека из-за тошноты, 1 — из-за дискомфорта в правом подреберье и 1 — из-за дискомфорта в эпигастрии.
Снижение дозы препарата потребовалось у 0,66% пациентов, в основном из-за желудочно-кишечного дискомфорта. После снижения дозы препарата нежелательные явления исчезли.
У 12 пациентов (0,61%) НЯ были незначительно выражены и прошли сами без каких-либо вмешательств. Иными словами, низкая частота и преимущественно мягкая выраженность нежелательных явлений Симвастола были характерными для симвастатина.
В табл. 3 приведены средние значения активности печеночных ферментов (АЛТ, АСТ) и мышечного фермента (КФК) в сыворотке крови на протяжении лечения Симвастолом.
Таким образом, многоцентровое исследование на большом контингенте поликлинических больных — 1964 пациентах, проведенное значительным количеством врачей, показало высокую, сопоставимую с другими препаратами симвастатина ХС-снижающую активность Симвастола, а также плейотропные благоприятные эффекты на САД, ДАД и ЧСС.
Литература
-
ESC Committee for Practice Guideline. ESC Guidelines Desk Reference. Compendium of ESC GUIDELINES-2007. Lippicott Williams & Wilkins. 2007; Prevention of CVD: 1–14.
-
Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации III пересмотр 2007 г. Разработаны экспертами ВНОК, секция атеросклероза // Кардиоваскулярная терапия и профилактика. 2007; № 6 (Приложение 3): 125.
-
Перова Н. В. Генерики статинов — критерии выбора//Справочник поликлинического врача. 2008; № 6: 12–14.
-
Перова Н. В., Марцевич С. Ю., Кутишенко Н. П., Олферьев А. М., Озерова И. Н. // Атмосфера. Кардиология. 2004; спец. выпуск: 1–7.
Н. В. Перова, доктор медицинских наук
ГНИЦПМ Росмедтехнологий, Москва
