Соматическая патология у больных с неотложными состояниями, связанными с употреблением этанола
Сочетание соматической патологии с неотложными состояниями, связанными с употреблением этанола в общесоматическом стационаре, является крайне актуальной проблемой, что определяется постоянным ростом потребления этанола в России [1].
Из неотложных состояний, связанных с употреблением этанола, чаще всего приходится встречаться с острой алкогольной интоксикацией (ОАИ) в виде отравления этанолом или алкогольного опьянения. При ОАИ количество поступившего в организм этанола превышает возможности окислительных систем конкретного больного, и реализуется угнетающее влияние этанола на центральную нервную систему (ЦНС). Второй по значимости из встречающихся в практике врача-интерниста неотложных наркологических патологий является алкогольный абстинентный синдром (ААС) и его осложнения — алкогольные психозы, в частности с алкогольным делирием.
Теоретически больные с отравлением этанолом подлежат лечению в токсикологических отделениях, а лица с ААС — в наркологическом или психиатрическом стационарах. На практике значительное количество таких больных госпитализируются по скорой медицинской (СМП) помощи в общесоматический стационар.
По данным многопрофильного стационара СМП Москвы, только в 2005 г. в реанимационном отделении число больных, поступивших в состоянии ОАИ или ААС, по общему количеству и койко-дню составило 20% от всех больных, получавших интенсивное лечение. Несмотря на то что во всех случаях при госпитализации тяжесть состояния больного определялась ОАИ (55%) или ААС (45%), диагнозами скорой помощи это отражалось всего лишь в 10% случаев. Чаще всего (в 39% случаев) больные поступали с диагнозом «гипертонический криз», следующими по частоте диагнозами были ишемическая болезнь сердца (ИБС) (9%), панкреатит (10%), кардиомиопатия (5%). Реже встречались острое нарушение мозгового кровообращения (ОНМК), цирроз печени и даже — почечная колика и сальпингоофорит. В 11% случаев поводом к вызову СМП стали судорожный припадок или обморок, которые в диагнозе СМП не имели никакой связи с употреблением алкоголя.
При этом подавляющее большинство больных, поступающих в терапевтические клиники, имеют соматические заболевания, как этиологически связанные с употреблением этанола (алкогольная поливисцеропатия), так и не связанные, но достоверно чаще встречающиеся у пациентов, злоупотребляющих алкоголем. К первой группе заболеваний относятся алкогольная кардиомиопатия, язвенная болезнь желудка и двенадцатиперстной кишки, синдром Меллори–Вейса, алкогольный панкреатит, алкогольная болезнь печени, алкогольная нефропатия; ко второй группе — прежде всего пневмонии, а также — гнойные заболевания легких, туберкулез, ИБС, миоренальный синдром. Следует отметить, что приведенная классификация соматической патологии достаточно условна. Соматическая патология, с одной стороны, усугубляет проявления ОАИ и ААС, с другой — неотложные состояния, связанные с употреблением этанола, провоцируют развитие или декомпенсацию соматических заболеваний.
Таким образом, больные с ОАИ и с ААС в сочетании с тяжелой соматической патологией являются обычными пациентами соматического стационара, врачам которого приходится осваивать смежные специальности — токсикологию, наркологию и психиатрию.
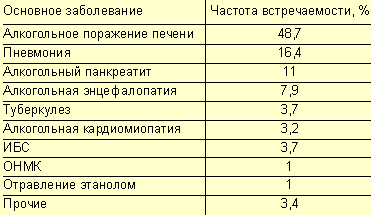
|
| Таблица. Причины смерти у больных с алкогольной поливисцеропатией, по данным патологоанатомического исследования (n = 192) |
Наиболее достоверную информацию о тяжелой соматической патологии у больных, злоупотребляющих алкоголем, можно получить из результатов патологоанатомического исследования, это наглядно демонстрируют данные о заболеваниях, ставших причиной смерти у таких больных (табл. 1).
ОАИ. Молекула этанола — двухатомный спирт, хорошо растворяется как в воде, так и в жирах и, соответственно, легко проникает во все ткани и через все тканевые барьеры. Способность растворяться в жирах позволяет этанолу встраиваться в клеточные мембраны и, с одной стороны, изменять их структуру, с другой — влиять на встроенные в мембраны белки, нарушая их функции. Прежде всего нарушается функционирование рецепторных белков, белков-переносчиков и мембрансвязанных ферментов [2, 3].
В больших дозах, превышающих окислительные возможности ферментных систем конкретного больного, алкоголь является гипнотиком и анальгетиком и проявляет свойства, присущие средствам для наркоза.
- Уровень сознания: эйфория > психомоторное возбуждение > угнетение психической деятельности > кома.
- Дыхание, сердечно-сосудистая деятельность: угнетаются на стадии глубокой комы.
- Вегетативная нервная система: расширение-сужение сосудов подкожной жировой клетчатки, небольшое сужение зрачков.
- Нарушение всех видов чувствительности.
- Снижение мышечного тонуса.
По данным многопрофильного стационара Москвы, только в 2005 г. по поводу ОАИ были госпитализированы 55,6% от общего числа лиц, у которых при поступлении были выявлены различные алкогольные расстройства.
В состоянии алкогольной комы поступили 2% больных.
Летальность среди больных с ОАИ составила 3,3%, из них 2,1% пришлось на досуточную летальность. Смертность в случае алкогольной комы достигала 25% (досуточная летальность — 12,5%). При этом собственно алкогольная кома стала причиной смерти лишь в половине случаев, что подтвердилось при патологоанатомическом вскрытии. Остальные случаи летальных исходов были зафиксированы у пациентов, госпитализированных в состоянии алкогольной комы (и успешно из нее выведенных), у которых на фоне тяжелой пневмонии развился интоксикационный (смешанной этиологии) делирий.
Четверть больных с ОАИ провели в стационаре более 2 сут и составили группу высокого риска по развитию алкогольного делирия, который отмечался более чем в 1/3 (43%) случаев, что достоверно чаще, чем у больных, госпитализированных с ААС (14%).
Лечение ОАИ включает следующее.
- Активную детоксикацию:
– промывание желудка;
– инфузионную терапию;
– форсированный диурез;
– экстракорпоральную детоксикацию (проводится в специализированных стационарах).
- Введение больших доз витаминов групп В, С, РР (особенно важен тиамин — профилактика энцефалопатии Вернике).
- При нарушении сознания:
– обеспечение проходимости дыхательных путей;
– контроль функций дыхания, сердечно-сосудистой деятельности;
– введение налоксона.
Эффективность антагониста опиоидных рецепторов налоксона подтверждена клинически. Механизм пробуждающего эффекта налоксона связывают с активностью некоторых метаболитов этанола, являющихся эндорфиноподобными соединениями, способными связываться с опиоидными рецепторами.
ААС. ААС представляет собой ключевой синдром алкоголизма и развивается в результате отсутствия привычного депрессивного действия, которое этанол оказывает на ЦНС и с которым ЦНС «привыкла бороться» в условиях хронической алкогольной интоксикации, а также отсутствия привычного для больного энергетического субстрата.
У злоупотребляющего алкоголем больного включение этанола в энергетические процессы в клетке позволяет, с одной стороны, получать энергию без поступления адекватного количества питательных веществ. С энергетической точки зрения человек может жить только за счет спирта, с биологической же — «пустая» энергия становится причиной нехватки питательных веществ, дистрофии. При этом практически невозможно встретить больного с хронической алкогольной интоксикацией без клинически значимого гиповитаминоза, прежде всего витаминов группы В.
С другой стороны, участие этанола в энергетических процессах приводит к нарушению окислительно-восстановительного потенциала клетки, а также обмена белков, жиров и углеводов. Снижается синтез белка (в то же время его поступление с пищей уже значительно снижено). Останавливается липолиз — алкоголь становится альтернативным топливом, в результате накапливаются жирные кислоты и триглицериды, развиваются жировая дистрофия печени, гиперлипидемия, повышается риск атеросклероза [2, 3].
Клиническая картина ААС полиморфна и часто протекает под маской соматических заболеваний (артериальная гипертензия, ИБС, заболевания желудочно-кишечного тракта, острые неврологические нарушения).
Расстройства желудочно-кишечного тракта при ААС: отсутствие аппетита, тошнота, рвота, диарея, болезненные спазмы в животе, нарушения сна, мышечная слабость.
Вегетативные расстройства при ААС: тахикардия, подъемы артериального давления, потливость, гипертермия, тремор.
Психические изменения при ААС: агрессивность, раздражительность, эмоциональная и двигательная возбудимость, нарушение когнитивных функций.
Неврологические расстройства при ААС: эпилептиформные судороги.
Для лечения ААС назначаются:
- седативная терапия: препараты первого ряда — бензодиазепины;
- β-адреноблокаторы (снижение активности вегетативной нервной системы);
- коррекция дефицита витаминов (в том числе профилактика энцефалопатии Вернике — большие дозы тиамина);
- коррекция водно-электролитных нарушений — инфузии кристаллоидных растворов, включая препараты калия и магния;
- при судорожном синдроме — противосудорожная терапия (начинают с введения препаратов магния);
- ноотропные препараты (в том числе семакс) — при отсутствии судорожного синдрома [10].
Алкогольный делирий — одно из наиболее тяжелых ургентных состояний, связанных с приемом алкоголя. Тяжелый делирий чаще возникает в тех случаях, когда длительность злоупотребления алкоголем превышает 10–15 лет. Многие авторы считают, что смертность от алкогольного делирия в стационаре составляет около 5% [4].
При алкогольном делирии выделяют три основных синдрома.
Синдром органического поражения мозга проявляется:
- дезориентацией;
- аффективной лабильностью (эйфория, депрессия или страхи);
- психомоторной возбудимостью;
- сенсорной сверхчувствительностью;
- нарушением сна;
- эпилептическими припадками.
Причиной таких изменений считаются снижение тормозного влияния γ-аминобутирергической системы и холинергическая недостаточность.
Психотический синдром проявляется
- иллюзиями;
- зрительными, слуховыми и тактильными галлюцинациями;
- повышенной внушаемостью.
Предполагается, что психотический синдром обусловлен гиперреактивностью допаминовой системы.
Вегетативный дисбаланс проявляется:
- гипертермией — до 38–38,5°С (более высокая лихорадка свидетельствует о воспалительном процессе);
- артериальной гипертензией до 180/110 мм рт. ст. (более выраженная гипертензия заставляет искать иную причину);
- тахикардией;
- тремором;
- потливостью;
- усилением сухожильных рефлексов.
Такие нарушения развиваются вследствие гиперреактивности симпатоадреналовой системы и недостаточности парасимпатической вегетативной нервной системы.
Для лечения алкогольного делирия существует множество препаратов, однако ни один из них не отвечает идеальным критериям: наличие седативного эффекта без угнетения защитных рефлексов, повышение судорожного порога, подавление вегетативной гиперактивности, антипсихотическое действие.
Проводится седативная, антипсихотическая и противосудорожная терапия.
В Европе препаратом выбора считается клометиазол (в России не зарегистрирован). Он обладает седативными свойствами, подавляет активность симпатической вегетативной нервной системы, оказывает анксиолитическое и противосудорожное действие, однако его антипсихотическое действие ограничено.
В России (как и в США) препаратами выбора являются бензодиазепины. Из них наиболее часто применяются диазепам, хлордиазепоксид и мидазолам.
К отрицательным сторонам этих препаратов относятся кумуляция седативного эффекта, угнетение дыхания и увеличение риска аспирации.
По сравнению с бензодиазепинами нейролептики, в том числе фенотиазины и галоперидол, не так эффективно влияют на развитие делирия.
При лечении тяжелого алкогольного делирия методом выбора является комбинированная внутривенная терапия бензодиазепинами и галоперидолом (или дроперидолом). Необходимо напомнить, что подобное лечение должно проводиться только в условиях отделения интенсивной терапии.
Несмотря на противосудорожную активность бензодиазепинов, некоторые больные нуждаются в дополнительной противосудорожной терапии с помощью гидантоина или барбитуратов.
Для лечения симпатической гиперреактивности применяют клонидин и β-адреноблокаторы. Лучшие результаты для контроля симпатической гиперреактивности получены при применении агониста α2-адренорецепторов клонидина.
Карбамазепин эффективен для устранения возбуждения и судорог на начальной стадии алкогольного делирия. Препарат лучше, чем бензодиазепины, купирует психотические симптомы. Но в случае тяжелого алкогольного делирия он не применяется.
Нейролептики (особенно аминазин) в виде монотерапии при алкогольном делирии могут быть опасны [4, 5].
Помимо вышеуказанной терапии, необходимы:
- обеспечение адекватного дыхания, профилактика аспирации;
- коррекция водно-электролитных нарушений;
- коррекция гиповитаминозов.
Среди больных исследуемой группы в многопрофильном стационаре СМП в 2005 г. алкогольный делирий развился у 16% пациентов. Средний койко-день среди этих пациентов составил 4,5±2,98. Общая летальность среди больных с делирием — 7%, из которой на досуточную летальность пришлось 2%. У 3 больных, госпитализированных с ААС, развился делирий, ставший непосредственной причиной смерти.
Наиболее распространенной причиной смертельного исхода алкогольного делирия было осложнение течения тяжелой соматической патологии — цирроза печени и панкреонекроза. Редкой, но заслуживающей особого внимания причиной смерти является внутрибольничная пневмония, осложняющая течение делирия. Особое внимание в этом отношении должно уделяться больным, которые в течение длительного времени остаются обездвиженными.
Таким образом, делирий явился вторым по значимости фактором риска летального исхода после алкогольной комы.
Продолжение читайте в следующем номере.
В. Г. Москвичев, кандидат медицинских наук
Р. Ю. Волохова
А. Л. Верткин, доктор медицинских наук, профессор
МГМСУ, ННПОСМП, Москва
