Эпидемиологические мероприятия при холере
В Москве вновь зарегистрирован случай «завозной» холеры. Несмотря на то что холера в Москве появляется с завидной периодичностью, новые случаи болезни всегда обращают на себя пристальное внимание всего медицинского сообщества. Для практикующих врачей очень важно не забывать об этой грозной болезни, знать основные признаки и осложнения холеры, вовремя оповещать санэпидслужбу.
Возбудитель холеры — вибрионы рода Vibrio, семейства Vibrionaceae, вида cholerae серогруппы 01 биоваров cholerae (классический и El-Tor). В последние 30 лет до 80% всех случаев холеры были вызваны вибрионом Эль-Тор. По антигенной структуре вибрионы холеры делятся на три серологических варианта: Инаба, Огава и Гикошима. Источник инфекции — человек, болеющий типичной или стертой формой холеры, вибриононоситель (реконвалесцент, транзиторный, хронический). Механизм передачи инфекции — фекально-оральный, пути реализации — водный (основной), пищевой, контактно-бытовой.
Холера известна с древнейших времен. За 108 лет, с 1817 по 1925 г., наблюдалось шесть пандемий холеры, мы переживаем 7-ю. За 32 года, с 1961 по 1992 г., по официальным данным ВОЗ, в мире было зарегистрировано 2 826 276 случаев заболевания холерой, по большей части вызванных вибрионом Эль-Тор. Классическая холера распространена в Индии, Бангладеш, Пакистане; холера Эль-Тор — в Индонезии, Таиланде и других странах Юго-Восточной Азии.
В 90-е гг. прошлого века некоторые исследователи прогнозировали возможность начала 8-й пандемии холеры, связывая это с регистрацией крупных эпидемий и вспышек, обусловленных холерным вибрионом серогруппы 0139 (Бенгал), в странах Южной и Юго-Восточной Азии. Отмечены завозы холеры Бенгал без последующего распространения в США, Англию, Германию, Эстонию, Данию, Россию, Японию, Кыргызстан, Узбекистан, Казахстан и Китай.
В последние годы регистрируются вспышки диарейных заболеваний, обусловленных холерными вибрионами серогруппы не 01, а 0139. Данные заболевания по своим клинико-эпидемиологическим особенностям не отличаются от холеры. Эксперты ВОЗ полагают, что распространение болезней, вызванных холерным вибрионом 0139, превращается в реальную угрозу, идентичную той, которая имела место с вибрионом Эль-Тор в 1961 г.
Прогнозировать дальнейшее развитие событий затруднительно, но известно, что эпидемические проявления холеры Бенгал имеют место в Индии и Бангладеш.
На территории России отмечается стабилизация эпидемического процесса с 1988 г. Более 100 «завозных» случаев имели место в 1990-е гг. Холеру завозили из Индии, Пакистана, Сирии, Ливана, Турции, Ганы, Руанды, Шри-Ланки, затронув семь регионов страны, 18 административных территорий, преимущественно Центрально-Европейский (51,0%) и Северо-Кавказский (24,8%) регионы, а также Волго-Вятский (8,0%), Западную Сибирь (7,0%), Поволжье (5,0%) и др.
При этом имела место межгосударственная миграция: туризм экскурсионный (57,4%), деловой (18,5%), религиозный (9,2%), отмечены случаи холеры среди иностранных граждан, прибывших из-за рубежа.
Несмотря на незначительный удельный вес в общей структуре завозов, наибольшее эпидемиологическое значение в данном аспекте имеет паломничество.
Особое место в истории холеры в России занимает 1994 г. Это связано с эпидемией холеры в Дагестане, во время которой было зарегистрировано 2359 случаев заболевания. Инфекцию занесли паломники, совершавшие хадж в Саудовскую Аравию через Иорданию, Сирию, Турцию, Иран, Азербайджан. За период 7-й пандемии холера была зарегистрирована на 59 административных территориях России. Приведенные данные свидетельствуют о том, что эпидемические проявления холеры в России были обусловлены завозным «антропонозным пусковым механизмом» с включением в процесс ведущего при холере водного пути передачи.
Приводим пример случая холеры, зарегистрированного в сентябре 2005 г. Больной М., 28 лет, постоянно проживающий в Таджикистане, в селе Ванкала, на 4-й день болезни был доставлен бригадой СМП в КИБ № 3 с диагнозом кишечная инфекция неуточненной этиологии, эксикоз. Из анамнеза известно, что за день до прибытия в Москву из Таджикистана больной отмечал слабость, боль в эпигастральной области, тошноту, рвоту и жидкий стул до 15 раз, но при этом никак не лечился. Состояние пациента ухудшалось, в связи с чем он был госпитализирован бригадой скорой помощи в КИБ № 3.
На момент поступления в КИБ № 3 состояние больного было тяжелое. Выраженная слабость, боль в животе, многократная рвота, жидкий стул, судороги в икроножных мышцах.
При объективном осмотре: больной вял, адинамичен, температура тела — 40 °С. Кожа бледная, акроцианоз. Язык сухой, обложен бело-серым налетом.
В легких везикулярное дыхание, в нижних отделах ослабленное, хрипов нет, ЧД — 20 уд./мин. Тоны сердца глухие, ритм правильный, ЧСС — 72 уд./мин, АД — 80/40 мм рт. ст. Живот болезненный в эпигастральной области. Стул водянистый, зеленого цвета, без патологических примесей. Диагностирован сальмонеллез, тяжелое течение. Сопутствующее заболевание — двухсторонняя бронхопневмония (подтвержденная рентгенологически).
Назначена антибактериальная и регидратационная терапия. Регидратационная терапия: хлосоль 3000,0 мл внутривенно струйно, регидрон per os 2,5 л; антибактериальная: цефазолин 1,0 г 3 раза в сутки; патогенетическая и симптоматическая терапия: преднизолон 30 мг, но-шпа 2,0 мл внутримышечно, фильтрум по 2 таблетки 4 раза, кальция глюконат). На фоне проводимого лечения состояние больного улучшилось. Прекратились рвота, судороги икроножных мышц, сократилась частота стула до 4–5 раз в сутки. Стабилизировалась гемодинамика, АД — 100/60 мм рт. ст. Сохранялись лихорадка и умеренная интоксикация.
Так как пациент прибыл из неблагоприятного в отношении холеры региона, он был обследован на холеру. Через 2 суток (6-й день болезни) из лаборатории поступило сообщение о подозрении на наличие в фекалиях Vibrio cholerae.
Для дальнейшего лечения и уточнения диагноза больной был переведен в КИБ № 2.
В стационаре при сборе эпидемиологического анамнеза врачи выяснили, что в населенном пункте, где проживал больной, были случаи заболевания, сопровождавшегося диареей, пациент пил воду из родника, ел немытые фрукты.
При объективном обследовании: состояние больного средней тяжести. Кожные покровы обычной окраски, чистые, тургор сохранен, t — 36,6°C. Склеры нормального цвета. Видимые слизистые чистые.
При аускультации легких: дыхание жесткое, ослаблено в нижних отделах, выслушиваются единичные сухие хрипы.
Тоны сердца приглушены, ритм правильный, ЧСС—76 уд./мин, пульс полный, твердый; АД — 120/80 мм рт. ст.
Язык чистый, влажный. Живот мягкий, болезненный по ходу толстого кишечника, участвует в акте дыхания. Стул скудный, зеленого цвета, со слизью. Мочеиспускание не нарушено.
Результаты обследования следующие.
Анализ кала на форму 30 от 13.09.05: нативный материал — результат отрицательный.
I — 15:30 — выделена культура Vibrio cholerae 01 El-Tor Inaba.
II — 18:30 — выделена культура Vibrio cholerae 01 El-Tor Inaba.
III — 21:30 — результат отрицательный.
Данные кислотно-щелочного состояния (КЩС) приведены в таблице 1. По данным КЩС — нарастание метаболического ацидоза.
Биохимический анализ крови представлен в таблице 2. В биохимическом анализе крови выявлено нарастание креатинина и мочевины.

|
| Таблица 2. Данные биохимического анализа крови |
Данные по измерению диуреза представлены в таблице 3.
В общем анализе крови на 4-й день болезни определялся лейкоцитоз — 20,0х109/л, ускоренная СОЭ — 26 мм/ч, формула крови не изменена.
Данные общего анализа мочи отражены в таблице 4.
Реакция пассивной гемаглюттинации с сальмонеллезным, дизентерийным антигеном на 7-й день болезни дала отрицательный результат.
Из фекалий была выделена культура Vibrio cholerae 01 El-Tor Inaba.
Диагноз подтверждался также серологически (объемной реакцией агглютинации с культурой Vibrio cholerae 01 El-Tor Inaba) нарастанием титров специфических антител: в динамике 1 : 320, повторный 1 : 640.
На основании клинико-эпидемиологичекого анамнеза, лабораторных данных у больного была диагностирована холера Эль-Тор Инаба, дегидратация III степени, осложненная острой почечной недостаточностью, двухсторонней бронхопневмонией.
В стационаре больному продолжали проводить регидратационную (хлосоль 1200,0 + папаверин 2% — 2,0 мл внутривенно капельно), а также антибактериальную (цефазолин по 1,0 г 3 раза в сутки и доксициклин по 100 мг 2 раза в сутки) и симптоматическую терапию.
На 15-й день болезни пациент был выписан в удовлетворительном состоянии под наблюдение врача-инфекциониста в поликлинике по месту жительства.
Проводимые противоэпидемические мероприятия
Сотрудники КИБ № 3, учитывая тот факт, что больной прибыл из неблагоприятного по холере региона, при поступлении пациента в стационар взяли материал на холеру (форма 30) .
При поступлении сообщения из лаборатории о подозрении на холеру пациента немедленно перевели в КИБ № 2; в горсанэпидемстанцию было отправлено сообщение о выявлении холеры. Больного изолировали и назначили бригаду медперсонала для лечения и ухода за ним.
В 3-е боксированное отделение были доставлены родственники пациента, контактировавшие с ним во время болезни (4 человека), и один военнослужащий, который находился с пациентом в одной палате на лечении в КИБ № 3. Все пятеро были практически здоровы, результаты анализов по форме 30 — отрицательные, результаты серологических исследований — отрицательные.
В течение 3 дней в отделении на обследовании находились фельдшер и водитель скорой помощи, доставившей больного в КИБ № 3. Они были выписаны при получении трехкратного отрицательного результата анализа (форма 30).
Дополнительно по форме 30 были амбулаторно обследованы врач и фельдшер бригады скорой помощи, доставившей больного в КИБ № 2 (в тот момент они были в специальных защитных костюмах). Анализы также трижды показали отрицательный результат.
Весь персонал, работавший с больным в 3-м боксе отделения КИБ № 2, также был обследован на холеру после его выписки.
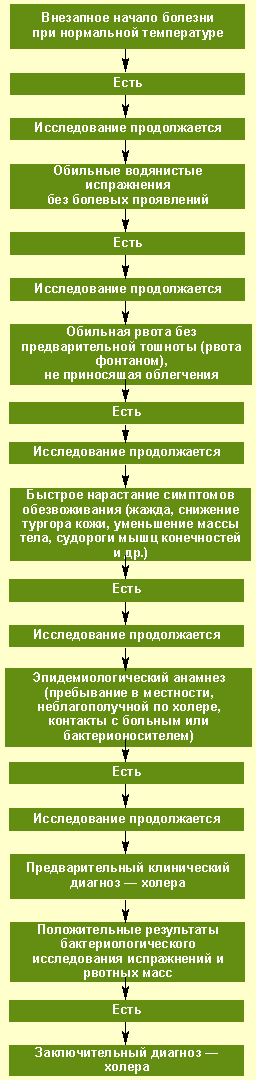
|
| Рисунок. Алгоритм диагностики холеры |
Вышеописанный случай имел определенные особенности (длительная лихорадка, наличие болей в животе, отсутствие стула в виде рисового отвара, что нетипично для холеры). Эти признаки могли быть объяснены развившейся у больного двухсторонней бронхопневмонией, что, в свою очередь, затрудняло диагностику основного заболевания. Тем не менее быстро развившаяся дегидратация, осложненная острой почечной недостаточностью, а также прибытие больного из эндемичного очага могли позволить врачу заподозрить холеру.
Алгоритм диагностики холеры в типичных случаях приведен на рисунке.
Определенные трудности представляет дифференцирование холеры, острой дизентерии, пищевой токсикоинфекции (ПТИ), ротавирусного гастроэнтерита (РГ) и острых кишечных инфекций, вызванных неагглютинирующими вибрионами (НАГ-инфекция).
Лечение
Основу лечения составляет патогенетическая терапия, которая заключается в восстановлении и сохранении водно-электролитного равновесия в организме. По мнению C. Carpenter и соавторов (1966), правильно проводимая водно-электролитная терапия даже без применения других медикаментов снижает летальность практически до нуля. Этиотропное лечение антибиотиками не играет решающей роли, но повышает эффективность водно-солевой терапии: уменьшает длительность и объемы диареи, сокращает сроки вибриононосительства.
Водно-электролитная терапия при лечении больных с обезвоживанием II–IV степени проводится в два этапа.
1-й этап — регидратация с целью восстановления потерь жидкости и солей, имевших место до начала лечения; 2-й этап — коррекция продолжающихся потерь до появления оформленного стула.
Успешное проведение 1-го этапа водно-электролитной терапии зависит от двух слагаемых: определения степени обезвоживания больного и исследования массы его тела.
Наиболее ответственным является этап первичной регидратации, особенно для больных с III–IV степенью обезвоживания. Больного взвешивают на весах или койке-весах, при отсутствии таковых устанавливают примерный вес больного. Затем пациента укладывают на холерную койку — брезентовую раскладушку с отверстием (20–35 см в диаметре) в области расположения ягодиц, под которым устанавливается светлое полиэтиленовое ведро с делениями по 0,5 литра со свешивающимся рукавом из клеенки вокруг отверстия. Немедленно производится венепункция или венесекция и после забора пробы (1–3 мл) крови через одноразовую систему начинается струйное введение полиионных растворов. Зная степень обезвоживания, определяемую по клинико-лабораторным данным, а также соответствующие потери в процентах и массу тела, можно легко определить величину потери жидкости и, следовательно, объем раствора, который необходимо ввести больному на 1-м этапе лечения.
Пример расчета. У больного с массой тела 70 кг установлена дегидратация III степени. Учитывая, что при данной степени обезвоживания потери жидкости относительно массы тела составляют 7–9% (в среднем 8%), определяем, что потеря жидкости равна 5,6 л. Это количество жидкости необходимо ввести больному внутривенно на 1-м этапе лечения. Внутривенная терапия больным с обезвоживанием II–IV степени проводится с объемной скоростью 70–120 мл/мин.
Важен также выбор полиионного солевого раствора. Наиболее целесообразно использование растворов квартасоль и хлосоль. Раствор квартасоль в 1 л апирогенной дистиллированной стерильной воды содержит: натрия хлорида 4,75 г, натрия ацетата 2,6 г, натрия гидрокарбоната 1 г, калия хлорида 1,5 г. Хлосоль имеет в том же объеме воды: натрия хлорида 4,75 г, натрия ацетата 3,6 г, калия хлорида 1,5 г. Менее эффективны растворы трисоль и ацесоль. Солевой состав раствора трисоль (на 1 л): натрия хлорида 5 г, натрия гидрокарбоната 4 г, калия хлорида 1 г. Солевой состав раствора ацесоль (на 1 л): натрия хлорида 5 г, натрия ацетата 2 г, калия хлорида 1 г. В растворе трисоль имеется избыточное количество натрия гидрокарбоната, что создает угрозу перехода ацидоза в алкалоз. Помимо того, растворы трисоль и ацесоль содержат недостаточное количество калия. При гиперкалиемии целесообразно использовать раствор дисоль (натрия хлорида 6 г, натрия ацетата 2 г). Применение последнего в условиях гипокалиемии недопустимо. Абсолютно противопоказаны в условиях обезвоживания коллоидные растворы (гемодез, реополиглюкин, полиглюкин).
Несколько практических рекомендаций, касающихся проведения регидратационной терапии:
- при декомпенсированном обезвоживании регидратация должна проводиться только струйно и, следовательно, в крупные венозные сосуды;
- струйное вливание жидкости прекращают только после ликвидации декомпенсированного обезвоживания;
- наличие рвоты, тем более повторной, даже в небольшом объеме, несмотря на уменьшающееся количество испражнений, является показанием для продолжения интенсивной водно-солевой терапии;
- преобладание объема мочи над объемом испражнений поможет предсказать время нормализации стула за 6–12 ч и, следовательно, прекратить внутривенные вливания;
- при необходимости внутривенную регидратацию продолжают в течение нескольких суток, а объем вводимой жидкости достигает десятков литров;
- применение сердечно-сосудистых препаратов для борьбы с декомпенсированным обезвоживанием не показано; противопоказаны прессорные амины, способствующие развитию почечной недостаточности. Отсутствуют показания для использования глюкокортикоидов.
При обезвоживании I, II степени в условиях ненарушенной гемодинамики лечение целесообразно осуществлять методом оральной регидратации. С этой целью следует использовать растворы глюкосолан и цитроглюкосолан. Состав раствора глюкосолан (на 1 л кипяченой воды): натрия хлорида 3,5 г, натрия гидрокарбоната 2,5 г, калия хлорида 1,5 г, глюкозы 20 г. Состав раствора цитроглюкосолан (на 1 л кипяченой воды): натрия хлорида 3,5 г, калия хлорида 2,5 г, натрия гидроцитрата 4 г, глюкозы 17 г. Цитроглюкосолан более эффективен, чем глюкосолан, что связано с более высоким содержанием калия и использованием гидроцитрата натрия. Объемная скорость введения растворов составляет 1,0–1,5 л/ч. Объем вводимых растворов определяется так же, как и объем растворов для внутривенных инфузий. Оральная регидратация обеспечивает у больных с I степенью обезвоживания (а также у части больных со II степенью обезвоживания) ликвидацию дегидратации и положительную динамику восстановления нарушенных параметров гомеостаза.
Второй этап водно-электролитной терапии осуществляется внутривенным или оральным методом. Объем вводимой жидкости определяется величиной ее потери за 4–6–8 ч. Внутривенная регидратация осуществляется с объемной скоростью 40–60 мл/мин, а оральная — 1,0–1,5 л/ч.
Пример расчета. За 6 ч после окончания 1-го этапа регидратационной терапии потери жидкости у больного с испражнениями составили 2100 мл. Следовательно, больному необходимо ввести внутривенно 2100 мл раствора квартосоль с объемной скоростью 60 мл/мин или раствор цитроглюкосолан в объеме 2100 мл с объемной скоростью 1 л/ч.
Этиотропная терапия холеры может проводиться только в соответствии с антибиотикограммой возбудителя, при этом первые культуры, выделяемые от больных, должны быть охарактеризованы весьма тщательно по чувствительности к антибиотикам. Экспериментальным путем были показаны некоторое снижение воздействия тетрациклина, а также высокая терапевтическая активность доксициклина; выявлен положительный эффект от применения фторхинолонов, стрептомицина, амикацина, тобрамицина и фуразолидона.
Схемы применения антибактериальных препаратов в лечении больных холерой представлены в таблицах 6, 7.
Антибактериальные препараты группы хинолонов (включая фторхинолоны) в период развития пандемии холеры являются резервными, их эффективность доказана многими авторами. Применение фторхинолонов должно осуществлятся в оптимальных дозах при общей продолжительности терапии не менее 5 дней. Рациональное применение синергидных комбинаций фторхинолонов с аминогликозидами, цефалоспоринами 3-го поколения, рифампицином может способствовать предотвращению развития резистентности к этим высокоэффективным препаратам.
Литература
- Актуальные проблемы холеры/под ред. акад. РАМН, проф. В. И. Покровского и члена-корр. РАМН проф. Г. Г. Онищенко. ГОУ ВУНМЦ МЗ РФ. М., 2000.
- Лекции по инфекционным болезням/под ред. член-корр. РАМН, проф. Н. Д. Ющука, проф. А. Д. Царегородцева. ВУНМЦ. М., 1996.
- Инфекционные и паразитарные болезни./Ч. 2: Болезни, проявляющиеся преимущественно поражением желудочно-кишечного тракта: практическое методическое пособие/под ред. акад. РАМН, проф. Н. Д. Ющука. ГОУ ВУНМЦ МЗ РФ. М., 2004.
- Острые кишечные инфекции: диагностика и лечение/Н. Д. Ющук, Л. Е. Бродов. М.: Медицина, 2001.
Я. М. Еремушкина, кандидат медицинских наук, доцент
Е. Г. Белова, кандидат медицинских наук, доцент
М. А. Бурчик
А. В. Савина
Т. В. Бормотова
К. А. Кочарян
МГМСУ, КИБ № 2, Москва
Врезки:
