Лечение сосудистых новообразований кожи с помощью лазеров
Возрастающий интерес к использованию лазеров в дерматокосметологии вполне оправдан. Они незаменимы при разрешении целого ряда проблем из области эстетической медицины и хирургической косметологии. В настоящее время существует великое множество лазеров для лечения различных по своему характеру заболеваний и дефектов кожи. Эти аппараты отличаются выходными характеристиками, механизмами взаимодействия их излучения с тканями и в большинстве своем предназначены для решения весьма узких и конкретных задач.
В настоящее время патология сосудов кожи является одной из основных причин обращения пациента к дерматокосметологу. Этой патологией страдает около 30 % населения, причем у 3 % из них эти сосудистые изменения имеются с рождения, поэтому очень важно выбрать оптимальный способ лечения подобных образований.
Селективный фототермолиз — основа лечения сосудистых патологий кожи
В 1981 г. Anderson и Parrish предложили концепцию селективного фототермолиза — о возможности избирательного воздействия лазерного света на хромофоры кожи. За прошедшие годы эта концепция многократно подтвердилась, и в настоящее время она служит теоретическим обоснованием лечения сосудистых и пигментных дефектов кожи.
Результат воздействия света на биологическую ткань определяют три фактора: длина волны света, длительность воздействия и плотность поглощенной энергии.
Длина волны. Главными хромофорами кожи являются меланин — пигмент эпидермиса — и гемоглобин — красный пигмент крови. Коллаген не влияет на выбор лазера для лечения сосудистых дефектов кожи, так как поглощает волны различной длины примерно одинаково. Меланин и оксигемоглобин представляют собой важнейшие компоненты при выборе волновой характеристики излучения. Каковы оптимальные длины волн для воздействия на эти хромофоры?
Из рисунка 1, на котором представлены адсорбционные спектры хромофоров кожи, видно, что хромофоры кожи — меланин и оксигемоглобин — поглощают волны различной длины видимого спектра с различной интенсивностью. Меланин поглощает целый диапазон длин волн, однако в сине-зеленом спектре поглощение более интенсивное (график построен в логарифмическом масштабе). Гемоглобин имеет кривую поглощения с локальным максимумом около 578 нм. Именно эта длина волны оказалась оптимальной для селективного воздействия на гемоглобин, так как поглощение меланина здесь меньше, а глубина проникновения света в ткань больше, чем в сине-зеленом спектре. Далее в красном спектре гемоглобин в меньшей степени поглощает свет, поэтому волны красной и инфракрасной длины менее эффективны для лечения сосудистых заболеваний кожи. Таким образом, для селективной коагуляции сосудистых дефектов кожи предпочтительно выбрать желтые длины волн вблизи максимума поглощения гемоглобина.
Длительность воздействия. Воздействие должно быть весьма непродолжительным, чтобы энергия, сообщенная световым импульсом кровеносному сосуду, пошла на его нагрев, не успев передаться окружающим тканям. А чтобы поднять температуру сосуда на несколько десятков градусов, источник света должен обеспечивать высокую плотность энергии.
Выбор аппарата. Конструкция, характеристики
Сосудистые патологии кожи вполне успешно устраняются лазерами уже более трех десятков лет. Наиболее эффективными, как с точки зрения теории селективного фототермолиза, так и на практике, оказались импульсные лазеры желтого света — лазер на красителях с ламповой накачкой (Flashlamp Pulsed Dye Laser — FPDL) и лазер на парах меди (Copper Vapor Laser — CVL). Иногда для лечения сосудистых патологий кожи применяется неодимовый лазер на гранате (Nd:YAG), с нелинейным кристаллом титанил фосфата калия (КТР) лазер, для удаления сосудов ног — Nd:YAG, александритовый и диодные лазеры с разными длинами волн. В последнее время нашли применение в этой области импульсные источники света. Все эти аппараты отличаются выходными характеристиками, а также особенностями воздействия на живую ткань.
Импульсные лазеры, излучающие желтый свет. Использование именно этих лазеров с точки зрения теории селективного фототермолиза является оптимальным для лечения сосудистых патологий кожи [3].
В лазере на красителях с ламповой накачкой (например, модели ScleroPlus и Vbeam фирмы Candela) с длиной волны 585 нм используется мощная импульсная дуговая лампа (лампа-вспышка), возбуждающая жидкий краситель, протекающий через стеклянную кювету, размещенную в резонаторе. Лазер на красителе нуждается в водяном охлаждении. Кроме того, краситель является органическим, токсичным веществом, а растворитель огнеопасен, что повышает требования безопасности при эксплуатации прибора. Требуется регулярная замена красителя, и, следовательно, эксплуатация лазера обходится довольно дорого.
Авторы большинства статей, опубликованных в международных журналах, признают, что этот тип лазера является одним из наиболее эффективных и безопасных для лечения самого широкого спектра сосудистой и другой патологии кожи.
Лазер на парах меди (модель «Яхрома-Мед», Физический институт им. П. Н. Лебедева) излучает одновременно две длины волны — 511 и 578 нм (зеленый и желтый свет), с помощью фильтров можно выделить любую из них (рис. 1). В этой модели используются отпаянные лазерные трубки с рекордным по мировым стандартам сроком службы, прибор имеет воздушное охлаждение. Сейчас в России это один из самых популярных аппаратов для лечения сосудистых и пигментных патологий кожи.
Лазер на парах бромида меди (модели Yellow Star, Pro Yellow, Dual Yellow) также генерирует две длины волны — 511 и 578 нм, как и лазер на парах меди, так как активную среду составляют атомы меди. Но для получения атомов меди используется диссоциация паров бромида меди в электрическом разряде. Это позволяет снизить рабочую температуру разрядного канала до 500°. Однако сложные плазмохимические процессы в активной среде таких лазеров заметно снижают срок службы лазерной трубки по сравнению с лазерами на парах чистой меди.
Другие лазерные системы и источники света. В лазере KTP (модель VersaPulse V), с длиной волны 532 нм, используется удвоение частоты Nd:YAG лазера. Для удаления сосудистых дефектов кожи применяются только системы с импульсом 2–50 мс. KTP-лазер содержит сложную оптическую часть и требует серьезного технического обслуживания как лазера накачки, так и кристалла, служащего для удвоения частоты. Кроме того, как видно на рисунке 1, длина волны 532 нм не является оптимальной для селективной коагуляции сосудов. Желтый свет с длиной волны 577–578 нм более предпочтителен и безопасен для лечения сосудистых заболеваний, чем зеленое излучение 532 нм. Это происходит из-за того, что коэффициент поглощения гемоглобином и оксигемоглобином и глубина проникновения в ткань желтого излучения существенно выше, чем зеленого, несмотря на меньшую длину волны последнего. При переходе от зеленого спектра излучения к желтому коэффициент поглощения меланином излучения снижается. Таким образом, эффект от лечения менее выражен, а риск возникновения рубцов выше при длине волны 532 нм (зеленое излучение), что обусловлено низким уровнем коэффициента поглощения гемоглобином и оксигемоглобином и высоким уровнем коэффициента поглощения излучения меланином при данной длине волны (532 нм) по сравнению с аналогичными показателями при длине волны 578 нм.
Nd:YAG, александритовый и диодные лазеры излучают волны разной длины (1064, 755 и 810 нм соответственно) и находят применение при удалении более глубоко залегающих патологических сосудов — здесь используется свойство излучения этих лазеров более глубоко проникать в биологическую ткань. Но излучение этих лазеров не может селективно воздействовать на кровеносные сосуды, так как в диапазоне 700–1100 нм коэффициент поглощения гемоглобина в среднем в 100 раз меньше, чем на желтой длине волны (рис. 1), поэтому можно ожидать появления различных побочных эффектов, включая шрамы. Эти лазеры нежелательно применять для удаления сосудов на лице.
В импульсных источниках света IPL, или импульсных лампах (например, Photoderm, Quantum SR), используется импульсная лампа большой мощности, из спектра которой узкополосным фильтром выделяется нужная спектральная область, обычно 515–1200 нм.
На сегодняшний день это наиболее широко рекламируемые аппараты на рынке дерматологического и косметологического оборудования. Однако их использование вызывает споры среди специалистов. Недостатки этих аппаратов, причем в большинстве случаев непреодолимые, часто преподносятся как достоинства. Реклама утверждает, что прибор — импульсная лампа излучает и воздействует на организм волнами различной длины. Это действительно так, однако при этом умалчивается о том, что, в отличие от лазеров, все эти волны излучаются одновременно, и сделать с этим ничего нельзя. Поставляемые в комплекте фильтры способны убрать только часть излучаемого спектра, все остальные длины волн в диапазоне, например, 550–1100 нм (в зависимости от используемого фильтра) излучаются одновременно (рис. 1). Воздействие на ткани оказывается неселективным, волны в зависимости от длины поглощаются различными хромофорами. Кроме того, глубина проникновения этих длин волн варьирует от долей миллиметра до сантиметров, что представляет серьезную опасность при лечении кожи лица, особенно в периорбитальной области. Даже при наличии защитных очков существует опасность повреждения глаз пациента глубоко проникающими волнами при работе в периорбитальной области.
Если при сосудистой патологии для достижения лечебного эффекта лазера на красителе (FPDL) или лазера на парах меди плотность энергии устанавливается в диапазоне 6–8 Дж/см2, то рекомендуемая плотность энергии импульсной лампы составляет около 50 Дж/см2, т. е. почти в 10 раз выше(!), большая часть этой энергии идет на неконтролируемое нагревание тканей пациента.
Если бы мы смогли вырезать фильтрами узкую полосу спектра излучения вблизи максимума поглощения гемоглобина, что было бы наилучшим решением проблемы с точки зрения теории селективного фототермолиза, то на диапазон от 575 до 585 нм пришелся бы 1 Дж/см2 (из 50 Дж/см2), т. е. только эта энергия приходится на желтый диапазон спектра, который является наилучшим для селективной коагуляции сосудов. Остальные длины волн, присутствующие в излучении импульсной лампы, производят неконтролируемый и непредсказуемый нагрев тканей пациента. Этим объясняются высокий риск рубцевания и развития гипопигментаций после воздействия импульсной лампы, высокий уровень резистентности при лечении сосудистых патологий, необходимость большого количества сеансов (до 20) лечения.
Второй серьезный недостаток IPL состоит в невозможности сфокусировать излучение определенной мощности в достаточно маленькое пятно — типичный размер светового пятна IPL — 8 мм х 35 мм. Это ограничение IPL следует из некогерентной природы излучения импульсной лампы, фокусировка излучения в маленькое пятно возможна только для лазеров; для сравнения: размер светового пятна импульсного лазера на красителе может быть 2–3 мм, а лазера на парах меди — 0,6–1 мм в диаметре. Поэтому импульсная лампа не подходит для лечения мелких сосудистых дефектов кожи в области носа, носогубного треугольника, в уголках глаз и т. д. Кроме того, болевой эффект при воздействии импульсной лампы сильнее, чем после лазера, а побочные эффекты в виде отека и эритемы более выражены и держатся дольше, несмотря на принимаемые меры.
Таким образом, область применения импульсных ламп в лечении сосудистых патологий кожи ограничена неселективностью их воздействия и высоким риском развития побочных эффектов, включая образование шрамов.
Основные характеристики аппаратов и названия фирм производителей перечисленных лазерных и широкополосных источников света представлены в таблице.
В Лазерном центре кафедры дерматовенерологии ГМА им. И. И. Мечникова (Санкт-Петербург) за последние 10 лет накоплен опыт терапии самых разнообразных заболеваний и дефектов кожи посредством различных лазерных аппаратов, позволяющий проводить сравнительную оценку эффективности применения каждого из них для конкретной нозологии. За последние 5 лет лечение проводилось у 3000 пациентов с различной патологией кожи сосудистого генеза.
Новообразования кожи сосудистого происхождения были разделены на подгруппы по клиническим и патоморфологическим признакам. Наиболее многочисленной оказалась подгруппа неопухолевых поражений кожи — сосудистых дисплазий (31,0 %). Сосудистые дисплазии имеют целый ряд отличий от гемангиом. Сам термин «дисплазия» (или дисгенезия) подразумевает неправильное развитие и нарушение нормального строения. Понятие «дисплазия» охватывает все случаи неправильного роста и развития тканей и органов — независимо от времени и причины их возникновения.
Сосудистая дисплазия — это нарушение организации кровеносного сосуда, чаще всего выражающееся в виде недоразвития, дегенерации или даже отсутствия одного или нескольких морфологических составляющих сосудистой стенки, вследствие прямого или опосредованного воздействия на нее факторов внешней или внутренней среды; данное нарушение проявляется расстройствами функции и макроскопическими изменениями строения сосудистой стенки, чаще всего в виде дилатации последней.
Различают несколько типов сосудистых дисплазий: венульные, венозные, лимфатические, артериовенозные, смешанные. В частности, «винные пятна», ранее относимые к капиллярным гемангиомам, представляют собой типичный вариант венульной дисплазии. Глубоко расположенные в коже и подкожной клетчатке новообразования, клинически расцениваемые как кавернозные гемангиомы, могут быть очагами венозной дисплазии и т. д.
Среди опухолевых сосудистых образований наиболее часто встречались капиллярные (22,0%) и смешанные капиллярно-кавернозные гемангиомы (20,0%). Характерной особенностью всех вышеперечисленных новообразований является их практически абсолютная доброкачественность. То же самое можно сказать и в отношении пиогенной гранулемы, являвшейся причиной 12,5% обращений к врачу больных с новообразованиями кожи сосудистого происхождения. Из опухолей, расцениваемых как условно доброкачественные, наиболее часто встречались кавернозные гемангиомы (10,0%) и ангиокератомы (3,0%). Все перечисленные образования кожи требуют своевременного лечения с косметической целью. Случаи же диагностики настоящих злокачественных сосудистых опухолей, таких, как ангиоэндотелиома и ангиосаркома, были лишь единичными.

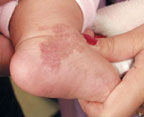
Для лечения капиллярных, комбинированных гемангиом и первичных сосудистых дисплазий режим работы аппарата «Яхрома-Мед» обычно выбирается мощность — 0,6–0,8 Вт, время экспозиции — 0,2 с. Поверхность дефекта кожи обрабатывается методом «точка за точкой», начиная с края пятна (рис. 2, а, б). Результаты фотокоагуляции сосудов проявляются непосредственно во время сеанса.
Особая тактика лечения существует при звездчатых гемангиомах. Мощность на выходе световолокна — 0,5–0,7 Вт, время экспозиции — 0,2 с.
|
| Рисунок 2. Капиллярная гемангиома ноги младенца в возрасте 1 года до лечения (а) и через 1 мес после лечения (б) |
Паукообразная гемангиома обычно лечится, начиная с периферии («ног«), окружающих основной (корневой) сосуд. Эти «ноги» обрабатываются при мощности 0,5–0,6 Вт. Потом для запаивания центрального сосуда мощность обычно увеличивается до 0,6–0,7 Вт. Как правило, происходит осветление эпидермиса вокруг основного сосуда. Важно, чтобы центральный сосуд запаялся полностью.
При лечении кавернозных гемангиом режим работы выбирается следующим образом: мощность — 0,7–0,8 Вт, время экспозиции — 0,3 с. Вся поверхность обрабатывается однократными или двойными импульсами.
Результаты фотокоагуляции сосудов проявляются непосредственно во время сеанса. Поверхность кавернозной гемангиомы белеет.
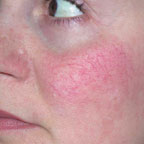
Для лечения телеангиэктазии в области лица мощность выбирается 0,5–0,6 Вт, время экспозиции — 0,1–0,2 с (рис. 3, а, б).
Для лечения телеангиэктазии на ногах устанавливается мощность 0,6–0,8 Вт, время экспозиции — 0,2–0,3 с. Коагуляция выполняется путем точечного воздействия на сосуды, расстояние между точками воздействия — 0,5–
1 мм. Во время обработки лазерный луч должен быть сфокусирован точно в сосуд, а не параллельно ему. Для удобства работы можно использовать увеличение.

|
| Рисунок 3. Телеангиэктазии в области щек у пациентки в возрасте 21 г. до лечения (а) и через 2 нед после лечения (б) |
Процедура умеренно болезненная, большинство пациентов переносят ее без анестезии. Особенно впечатляющий медицинский и косметологический эффект дает комбинация лазерного лечения и склеротерапии: для сосудов малого (0,1–0,4 мм) и среднего (0,4–1 мм) диаметров проводится селективная лазерная коагуляция, непосредственно после этого для вен более 1 мм в диаметре выполняется склеротерапия. Склеротерапия осуществляется по Fegan или Sigg с последующей компрессией эластичными бинтами. Препараты: фибро-вейн 0,2% и этоксислерол 0,5 %. После склеротерапии выполняется бинтование.
Преимуществами лазерного метода лечения является то, что риск образования рубцов и травмирования окружающих тканей минимальный, период заживления значительно сокращается. Метод можно использовать во всех возрастных группах, а также у пациентов, имеющих сопутствующую соматическую патологию. Процедура занимает мало времени, бескровна, не требует анестезии.
С. В. Ключарева, кандидат медицинских наук
И. В. Пономарев, кандидат физико-математических наук
ГМА им. И. И. Мечникова, Физический институт им. П. Н. Лебедева, Санкт-Петербург, Москва
Врезки:
